SUS 35 anos: desafios, conquistas e o futuro da saúde pública no Brasil
Considerado um dos maiores símbolos de cidadania e democracia, o SUS (Sistema Único de Saúde) completou 35 anos no dia 19 de setembro de 2025. Ao longo desses anos, o sistema transformou a vida de milhões de brasileiros, a saúde pública no Brasil, oferecendo acesso universal a serviços. Também, vem promovendo equidade e consolidando-se como referência internacional em vacinação, transplantes, combate a epidemias e atenção primária à saúde, por exemplo.
Nenhum outro país, porém, possui um sistema público do tamanho do SUS, que atende exclusivamente cerca de 75% da população. Dados do Instituto de Estudos para Políticas de Saúde (IEPS) mostram que, em algumas regiões, esse índice pode chegar a 100%. Em 2023, quase toda a população de estados como Roraima, Amapá, Piauí, Paraíba e Sergipe era atendida pelo SUS.
A importância dos dados
Por outro lado, parte dessas conquistas só foram possíveis graças ao uso de dados robustos para planejamento e monitoramento da saúde pública no Brasil. Informações coletadas por sistemas como o DATASUS, e que estão disponíveis no Observatório de Saúde Pública da Umane, permitem identificar necessidades, acompanhar resultados e construir políticas mais efetivas. É por meio dessa base de dados que o SUS consegue reduzir desigualdades, melhorar a qualidade de vida e garantir que seus princípios de universalidade, equidade e integralidade sejam aplicados no dia a dia da população
Entre avanços históricos e marcos de inovação, o SUS ampliou o acesso a serviços essenciais, como pré-natal, vacinação e métodos contraceptivos. Além disso, contribuiu para a queda da mortalidade infantil e garantiu cobertura de doenças antes negligenciadas. Sua atenção primária, redes integradas de serviços e políticas de prevenção fazem dele uma ferramenta estratégica de combate às desigualdades e de promoção da saúde em todo o país.
Para celebrar essa trajetória e refletir sobre seus avanços, conversamos com quatro especialistas que acompanham de perto o SUS. Os pesquisadores e profissionais da saúde avaliam os impactos do SUS, da atenção primária aos procedimentos mais complexos. Também ressaltam conquistas históricas e apontam perspectivas para que o sistema continue respeitando os princípios de universalidade, equidade e integralidade, inovando por meio da busca por maior resolutividade e da incorporação de tecnologias que beneficiem milhões de brasileiros, mesmo diante de desafios estruturais.
O papel do SUS no combate à desigualdade
Apesar das desigualdades persistentes no acesso à saúde, o SUS desempenha um papel central na promoção da equidade. No entanto, Fernando Wehrmeister, pesquisador sobre desigualdades em saúde e professor da Universidade Federal de Pelotas (UFPel), destaca: “O SUS democratizou o acesso à saúde, que antes era privilégio de poucos. Serviços essenciais como pré-natal, vacinas e métodos contraceptivos chegam a praticamente toda a população”.
Wehrmeister destaca, por exemplo, a implementação do Programa de Saúde da Família, dentro das estratégias de saúde pública no Brasil, hoje chamado de Estratégia de Saúde da Família, como um marco do SUS no combate às desigualdades. Voltado à atenção primária, o programa busca promover, prevenir e cuidar da saúde da população por meio de equipes multiprofissionais. “Foi um dos principais instrumentos para reduzir desigualdades no acesso aos serviços de saúde. O foco está na reorientação da atenção primária e na promoção da saúde, afastando-se do modelo hospitalocêntrico. Além disso, sua implementação priorizou a equidade, começando pelas regiões em que a população mais precisava de cuidados”, afirma o pesquisador.

Fernando Wehrmeister, pesquisador sobre desigualdades em saúde e professor da Universidade Federal de Pelotas (UFPel)
Impactos do sistema ao longo dos anos
Eugênio Vilaça Mendes, consultor do Conselho Nacional de Secretários de Saúde (Conass) e idealizador da Planificação da Atenção à Saúde e atuante na saúde pública há mais de cinco décadas, relembra o impacto histórico do SUS. “Nos anos 1970, a mortalidade infantil era altíssima e apenas 12% da população tinha acesso a consultas. Hoje o SUS realiza bilhões de procedimentos, milhões de internações, transplantes, vacinação, partos, e tem a maior rede pública de transplantes do mundo”.

Eugênio Vilaça Mendes, consultor do Conselho Nacional de Secretários de Saúde (Conass)
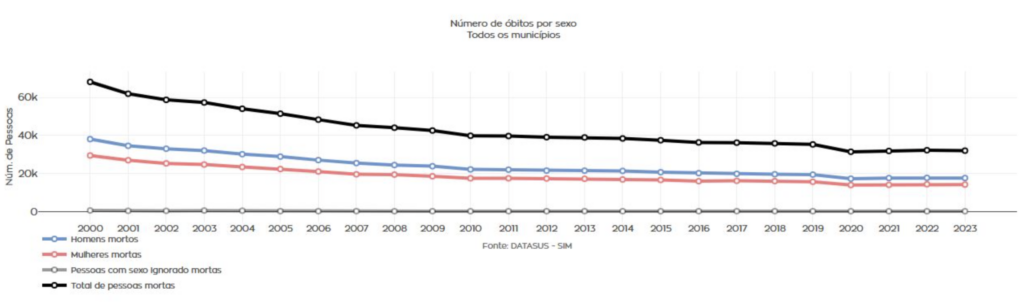
Segundo dados do DATASUS-SIM, disponíveis no Observatório de Saúde Pública da Umane, entre 2000 e 2023, a mortalidade entre crianças com menos de 1 ano caiu de 68.155 (taxa de 22,3 a cada 1 mil nascidos vivos) para 32.016 (taxa de 12,5 a cada 1 mil nascidos vivos). De acordo com o Ministério da Saúde, a queda é reflexo da atenção primária, cobertura vacinal e avanços sociais, como escolaridade materna e melhores condições de moradia.
O Programa Nacional de Imunização (PNI), criado nos anos 1970, ganhou força com o SUS, erradicando doenças como pólio e rubéola congênita e mantendo sob controle a meningite, coqueluche e o sarampo.
Atenção Primária à Saúde: a joia da coroa do SUS
Grande parte das conquistas do SUS, como a queda da mortalidade infantil e o controle de doenças infecciosas, por exemplo, só foi possível graças à Atenção Primária à Saúde (APS). Ela funciona como o primeiro ponto de contato da população com o sistema, oferecendo cuidado contínuo, prevenção, promoção da saúde e tratamento de doenças.
Segundo a Organização Pan-Americana da Saúde (OPAS), a APS consegue atender de 80% a 90% das necessidades de saúde ao longo da vida. Além disso, torna-se um pilar fundamental para a equidade e a integralidade do SUS.
“No Brasil, são mais de 61 mil equipes da Estratégia Saúde da Família, cobrindo 180 milhões de pessoas, com 270 mil agentes comunitários que visitam as casas mensalmente. Essa estrutura é a joia da coroa do SUS”, afirma Eugênio Vilaça. Aylene Bousquat, professora titular do Departamento de Política, Gestão e Saúde da USP, reforça a capilaridade da APS. “Hoje, por exemplo, temos 45 mil Unidades Básicas de Saúde, com 96,5% delas contando com médicos e 97,1% com enfermeiros. Há 30 anos, esses números pareciam impossíveis”.
Além disso, Bousquat também afirma que não há dúvidas sobre a contribuição da APS para a melhoria das condições de saúde da população brasileira. “São inúmeras as evidências de que sua implantação melhorou os indicadores de saúde. O destaque vai para a redução da mortalidade infantil, redução de internações por condições sensíveis à atenção primária e redução da mortalidade por doenças cardiovasculares, contribuindo também para a redução de iniquidades, o que é central em uma sociedade tão desigual quanto a nossa”.
Aylene Bousquat, professora titular do Departamento de Política, Gestão e Saúde da Universidade de São Paulo (USP)

Desafios enfrentados pelo SUS na saúde pública no Brasil
Apesar das conquistas, o SUS ainda pode avançar para se tornar ainda mais eficiente e integrado. A Atenção Primária à Saúde (APS) é central para esse processo, coordenando redes de atenção que promovem prevenção, tratam condições crônicas e garantem integralidade. Fortalecer e articular ainda mais essas redes é fundamental para ampliar o impacto do SUS e garantir que cada cidadão tenha acesso a cuidados de qualidade.
No entanto, o SUS como um todo enfrenta obstáculos como o subfinanciamento, como observa Rudi Rocha, professor de Economia da FGV e diretor do Instituto de Estudos em Políticas de Saúde (IEPS). “O gasto público em saúde representa apenas cerca de 3,8% do PIB, um valor baixo quando comparado ao padrão internacional para países com sistemas universais”.
A despesa total em saúde pública no Brasil, por outro lado, ainda está abaixo do recomendado pela Organização Pan-Americana da Saúde (OPAS), que sugere que países com sistemas universais de saúde destinem cerca de 6% do PIB a esse setor. Para efeito de comparação, o Reino Unido investe aproximadamente 10,3% do PIB em saúde pública.
A capacidade de otimização do sistema
Apesar do subfinanciamento comparado a outros sistemas universais, o SUS demonstra sua capacidade de otimizar os recursos disponíveis. Estudos mostram que o sistema alcança elevados níveis de custo-efetividade em áreas estratégicas. A atenção primária, porém, reduz internações evitáveis e desafoga hospitais; e o Programa Nacional de Imunizações consegue operar campanhas de vacinação de grande escala com custos unitários abaixo da média internacional. Ainda, o sistema de transplantes, um dos maiores do mundo, funciona de forma coordenada e com eficiência logística. Esses exemplos evidenciam que, mesmo com um orçamento abaixo do ideal, o SUS consegue entregar resultados expressivos, transformando restrições financeiras em soluções de alto impacto.

Rudi Rocha, professor de Economia da Escola de Economia de São Paulo da Fundação Getulio Vargas (FGV) e diretor do IEPS
Para Bousquat, um financiamento adequado poderia, entre outras melhorias, reforçar a estrutura das UBS e garantir a valorização dos profissionais. “É fundamental qualificar, apoiar e assegurar a dignidade das trabalhadoras e trabalhadores que, diariamente e com dedicação, fazem o SUS funcionar”, afirma a professora.
A importância de defender e fortalecer o SUS
Defender o SUS vai além de protegê-lo, porém: significa fortalecer sua capacidade de transformação e garantir que continue promovendo saúde pública no Brasil e equidade para toda a população. Wehrmeister enfatiza: “Investir no SUS é investir nas pessoas, na sua saúde e bem-estar. É exemplo para outros países que discutem seus próprios modelos de atenção à saúde”.
Rudi Rocha complementa. “Para um país continental e desigual como o Brasil, não basta defender o sistema: é preciso aperfeiçoá-lo, garantir financiamento adequado, coordenar serviços e promover uma governança que integre o sistema, tornando-o forte, eficiente e acessível a todas as pessoas ”.
Vilaça reforça a relevância do SUS: “Ele se defende por si mesmo, pela amplitude do que realiza. Comemorar seus 35 anos é analisar conquistas, erros e desafios, para que continue inovando e transformando a saúde da população”.
Um papel muito importante à frente
Bousquat, em resumo, conclui destacando a dimensão social desses serviços: “Defender o SUS significa lutar por seus princípios de universalidade, equidade e integralidade. Sua consolidação é peça-chave para um Brasil mais igualitário e democrático”.
O papel do SUS será ainda mais central nas próximas décadas, diante do amadurecimento populacional, das mudanças climáticas e da necessidade de reduzir desigualdades estruturais. Vilaça defende que só é possível enfrentar essas crises e mudanças da população, se os serviços estiverem em rede, por exemplo. “Hoje, boa parte das filas e ineficiências decorre da falta de estratificação de risco e da desarticulação entre APS, especialidades e hospitais. Cerca de 70% a 80% das pessoas que estão na fila de especialistas não deveriam estar lá — são casos de baixo e médio risco que deveriam ser resolvidos na APS.”
No entanto, quando a rede é bem estruturada, a APS cadastra as famílias, estratifica riscos e encaminha apenas os casos adequados. Isso reduz internações evitáveis, melhora a coordenação do cuidado e racionaliza recursos. Portanto, integrar serviços é superar a fragmentação e garantir que o SUS funcione como um sistema em rede, em que cada nível tem papel complementar.
