Saúde ocupacional: afastamentos crescem no Brasil, e saúde mental ganha espaço entre as causas
Às vésperas do Dia do Trabalho, celebrado em 1º de maio, um dado chama atenção: o Brasil registrou mais de 546 mil afastamentos por saúde mental em 2025, o maior número dos últimos 10 anos e o segundo recorde consecutivo no período. Dados de saúde ocupacional, mostram que ansiedade e depressão cresceram 15% em relação ao ano anterior e, juntas, já formam o segundo maior motivo de afastamento no país.
A Organização Mundial da Saúde define saúde mental como um estado de bem-estar em que a pessoa consegue lidar com os estresses do dia a dia, trabalhar de forma produtiva e contribuir com a sociedade.
Quando há algum transtorno, esse equilíbrio pode ser afetado em diferentes níveis. Os impactos vão além do sofrimento emocional e podem atingir a saúde física, as relações sociais e a vida profissional. No cotidiano, isso se traduz em maior dificuldade para lidar com desafios, tendência ao isolamento e aumento do risco de outros problemas de saúde.
Dados do inquérito Covitel 2023, disponíveis no Observatório da Saúde Pública, indicam um avanço nos diagnósticos de depressão após a pandemia: a proporção passou de 9,6% para 12,7% até o 1º trimestre de 2023.
Os dados também revelam diferenças importantes entre homens e mulheres. Segundo o Ministério da Previdência Social, mais de 60% dos afastamentos por saúde mental ocorrem entre mulheres, enquanto os homens representam pouco mais de 30%.
No Covitel, o padrão se repete: mulheres relatam mais diagnósticos de ansiedade (34,2%) e depressão (18,1%) do que os homens. Entre os homens, os diagnósticos recebidos de ansiedade no mesmo período foram de 18,9% e os de depressão, 6,9%.
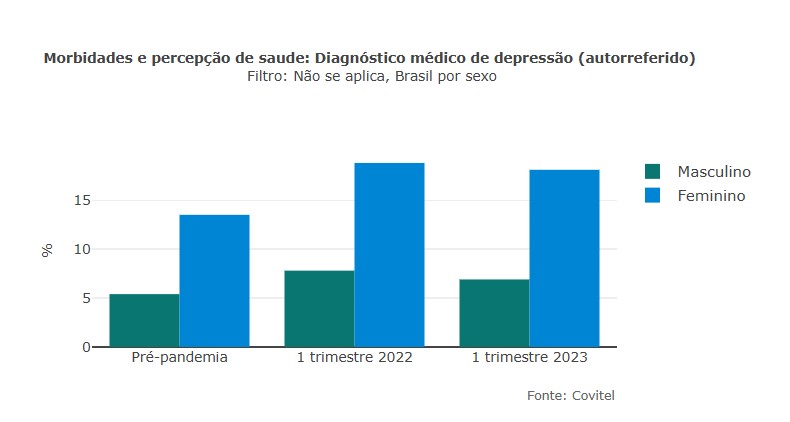
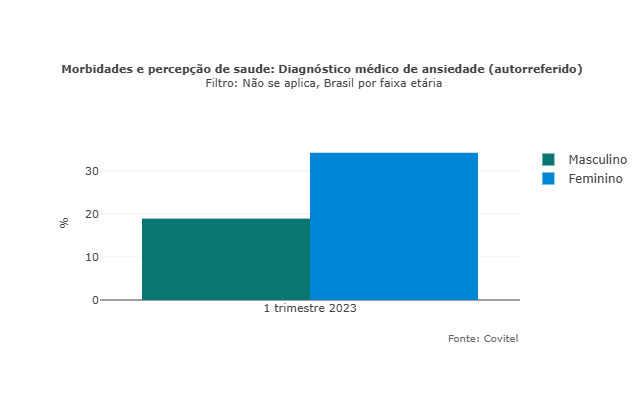
No mesmo período, a distribuição por faixa etária mostra diferenças importantes entre os diagnósticos. A depressão é mais frequente entre pessoas de 55 a 64 anos (17%) e com 65 anos ou mais (14,5%), o que sugere maior vulnerabilidade nas faixas etárias mais altas. Já a ansiedade prevalece entre jovens de 18 a 24 anos (31,6%), seguida pela população de 35 a 54 anos (28,3%).
Esses perfis ganham ainda mais relevância quando cruzados com o mercado de trabalho. A faixa de 18 a 24 anos, onde a ansiedade é mais prevalente, corresponde justamente ao momento de entrada na vida profissional, período de maior pressão por desempenho e adaptação.
Já a faixa de 35 a 54 anos, também com altos índices de ansiedade, concentra boa parte da força de trabalho ativa no Brasil. Não por acaso, transtornos ansiosos e episódios depressivos foram as duas condições que mais geraram afastamentos por saúde mental em 2025, segundo o Ministério da Previdência Social.
Internações por depressão e ansiedade no SUS revelam perfil dos atendimentos
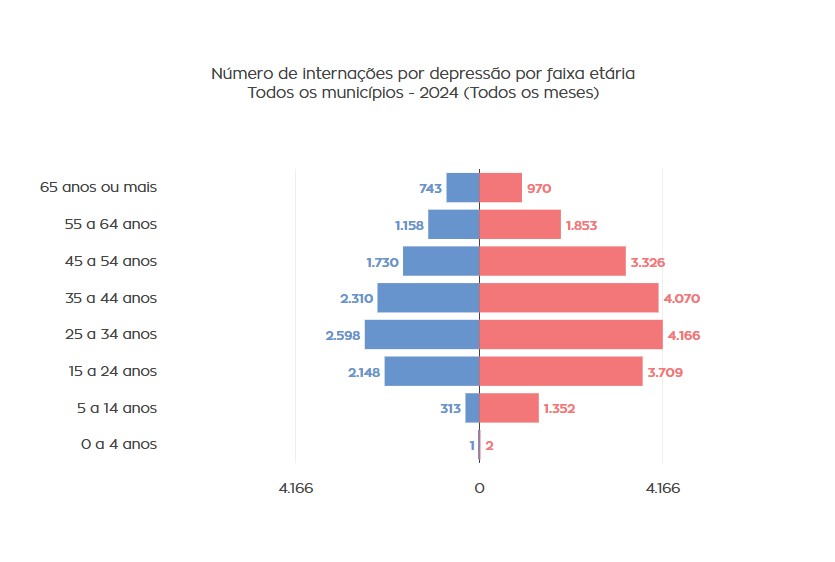
Dados do Sistema de Informações Hospitalares (SIH), disponíveis no Observatório da Saúde Pública, mostram que, em 2024, o Brasil registrou 30.449 internações por depressão no SUS (rede pública e conveniada), sendo 22.924 entre pessoas com 25 anos ou mais. As mulheres representam a maior parte do total de internação, com 63,9% das internações.
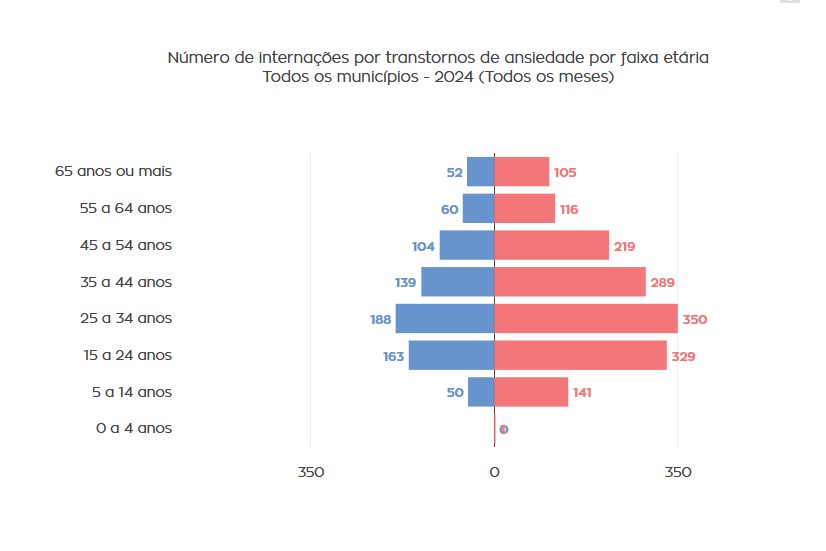
Para os transtornos de ansiedade, foram registradas 2.306 internações no mesmo período, das quais 1.623 ocorreram entre pessoas com mais de 25 anos de idade. Assim como na depressão, as mulheres também predominam, correspondendo a 67,2% das internações totais.O peso desses transtornos vai além do sistema de saúde: a OMS e a OIT estimam que depressão e ansiedade respondem por cerca de 12 bilhões de dias de trabalho perdidos por ano no mundo, com custo próximo a US$ 1 trilhão à economia global.
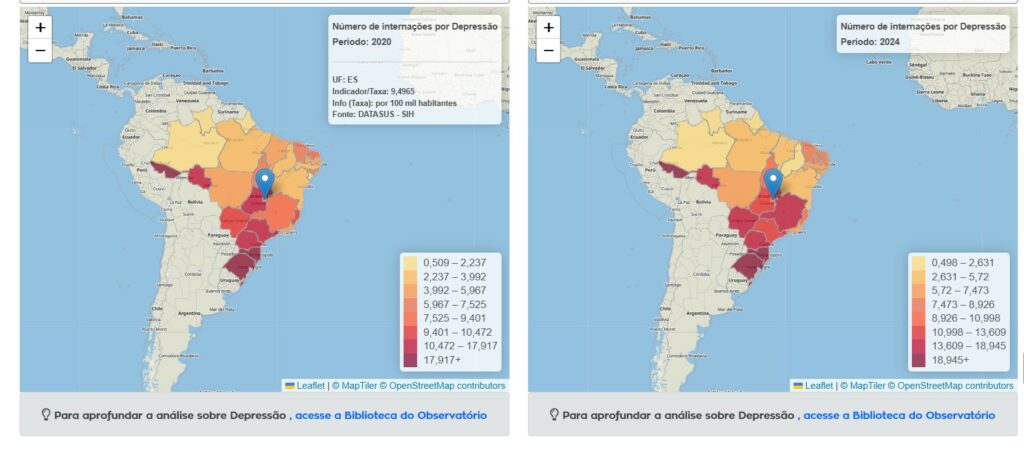
A análise por estado, também disponível no Observatório de Saúde Pública, revela mudanças relevantes nas taxas de internação entre 2020 e 2024. Em Minas Gerais, por exemplo, a taxa de internações por depressão passou de 8,72 para 16,52 no período. Movimento semelhante foi observado no Mato Grosso do Sul, onde a taxa subiu de 9,48 para 16,51. Em Santa Catarina, o crescimento foi ainda maior, passando de uma taxa de 35,89, em 2020, para 49,35 em 2024.
Diante desse cenário, o Sistema Único de Saúde (SUS) também vem ampliando a oferta de cuidados em saúde mental. Só no primeiro semestre de 2025, foram realizados 192 mil atendimentos, um aumento de 20% em relação ao mesmo período de 2023.
Esse avanço está associado ao fortalecimento da Rede de Atenção Psicossocial (RAPS), que teve aumento de investimentos e expansão de serviços em todo o país. Hoje, a rede reúne milhares de pontos de atenção e busca ampliar o acesso a um cuidado contínuo e multiprofissional para pessoas em sofrimento psíquico.
Saúde mental no trabalho entra no centro das normas de prevenção e cuidado
Nesse contexto, mudanças recentes na Norma Regulamentadora nº 1 (NR-1) reforçam o papel das empresas na promoção da saúde mental. A partir de 26 de maio de 2026, a norma passa a ser fiscalizada com a exigência de que riscos psicossociais — como estresse, assédio, burnout e violência no trabalho — sejam incluídos na gestão de saúde ocupacional.
Na prática, isso significa que fatores ligados à organização do trabalho, como jornada, metas e sobrecarga, devem ser identificados, avaliados e acompanhados de medidas preventivas. A atualização também amplia o caráter contínuo do cuidado, ao exigir o monitoramento dos riscos e a revisão das estratégias adotadas.
Mais do que uma mudança normativa, esse movimento aponta para a necessidade de integrar a saúde mental às políticas de prevenção. Investir em ambientes de trabalho mais seguros, proteger a saúde dos trabalhadores e garantir seus direitos são passos essenciais para enfrentar o aumento dos afastamentos e promover qualidade de vida.
